
Más de 37 millones de contagios y más de 21 mil muertos: anticipan duro invierno por influenza
Situación sanitaria en EE.UU. permite prever una compleja temporada invernal en el país. Médicos advierten sobre la próxima temporada de virus respiratorios y qué medidas tomar para protegerse.

La temporada de influenza 2024-2025 en Estados Unidos ha sido una de las más severas de la última década, con más de 37 millones de casos, 480.000 hospitalizaciones y 21.000 muertes. Dentro de este grupo, más de 100 niños han fallecido, lo que ha encendido alarmas sobre el impacto de la enfermedad en la población infantil.
Según el infectólogo e investigador de la UDD y del Proyecto ANID GENE2DIS, Pablo Vial, este nivel de afectación no se observaba desde 2010-2011, cuando surgió la cepa pandémica de influenza A. “Cada 4 a 6 años se producen brotes de mayor intensidad, lo que sumado a la baja cobertura de vacunación puede explicar la alta severidad de este episodio”, advierte.
Más de 37 millones de contagios y más de 21 mil muertos: anticipan duro invierno por influenza
Una de las razones detrás de esta crisis ha sido la circulación temprana y prolongada del virus, según explica el epidemiólogo Facultad Salud y Odontología UDP, Óscar Flórez Suárez. Esto aumentó el número de contagios y la exposición de la población, sobre todo en niños y personas inmunodeprimidas. A esto se suma que la tasa de vacunación en EE.UU. ha disminuido progresivamente, alcanzando apenas un 46% en niños y 48% en adultos, cifras lejanas al 70% recomendado por las autoridades sanitarias.
“Es muy importante analizar qué ocurre en el hemisferio norte porque ellos están adelantados. De cierta forma, esto permite prepararnos porque se puede observar los virus que ocasionan más dificultades; las variantes de cada virus; los grupos etarios más complejos; la cantidad de enfermos hospitalizados. Es un escenario que podría replicarse y tener en consideración estos datos, permite a las autoridades programar mejor la campaña de invierno”, concuerda Paula Daza, directora ejecutiva de Centro de Políticas Públicas e Innovación en Salud (CIPS-UDD).
El déficit de inmunidad pospandemia también ha jugado un papel clave en la alta mortalidad. “Venimos de dos años en los que nuestro sistema inmunológico tuvo menor exposición a virus respiratorios, lo que ha dejado a muchas personas, especialmente niños y adolescentes, con menor capacidad de respuesta ante la influenza”, explica Flórez. A esto se suman factores ambientales, como un invierno más frío y con mayores temporales de lluvia y nieve, que han favorecido la propagación del virus.
En Chile, el invierno podría traer un escenario similar, advierten los especialistas. Aunque el país cuenta con una alta tasa de vacunación, el virus de la influenza suele replicar en el hemisferio sur los patrones observados en el hemisferio norte. “Si no logramos una cobertura de vacunación adecuada, podría generarse un brote de gran magnitud”, señala el Dr. Alexis Kalergis, director de IMII y académico UC.
No obstante, existen diferencias claves entre ambos países. En Chile, la vacuna contra la influenza está dentro del Programa Nacional de Inmunización, lo que permite que un mayor porcentaje de la población acceda a ella de manera gratuita. Además, la campaña de vacunación incluye las mismas cepas que han circulado en EE.UU.: Influenza A H1N1 PDM09, Influenza A H3N2 e Influenza B linaje Victoria, lo que refuerza la protección.
Para evitar un colapso sanitario, los expertos enfatizan la importancia de reforzar la vacunación y las medidas preventivas. “Tras la pandemia, hemos relajado restricciones como el uso de mascarillas y el lavado de manos, pero podría ser necesario retomarlas en espacios de alta concurrencia”, indica Flórez. Asimismo, es clave que los grupos de riesgo, como niños, adultos mayores y personas con enfermedades crónicas, reciban su dosis de la vacuna a tiempo para prevenir hospitalizaciones y complicaciones graves.
¿Se adelanta la temporada de virus respiratorios?
Si bien es difícil predecir con exactitud el inicio de los brotes de influenza, se ha observado que la estacionalidad de los virus respiratorios ha cambiado tras la pandemia, influenciada también por el cambio climático.
En Chile, la temporada de influenza suele comenzar a fines de abril, pero las autoridades han adelantado la campaña de vacunación para garantizar una mayor protección en caso de que el virus comience a circular antes de lo habitual. “Haber adelantado la vacunación permitirá que la población esté más protegida si el virus se intensifica en las próximas semanas”, explica el Dr. Kalergis.
Además de la influenza, otros virus respiratorios podrían predominar esta temporada, como el virus respiratorio sincicial (VRS), que afecta principalmente a lactantes. Para reducir su impacto, Chile ha implementado la aplicación de un anticuerpo preventivo en recién nacidos hasta los seis meses, una medida clave para proteger a los más vulnerables.
Como cada invierno, el aumento de infecciones respiratorias será inevitable debido a la mayor permanencia en espacios cerrados, pero con una vacunación oportuna y medidas preventivas adecuadas, se puede mitigar su impacto en comparación con años anteriores.

¿Cómo saber si realmente es influenza?
Distinguir la influenza de otros virus respiratorios puede ser complejo, pero la evaluación clínica es el primer filtro clave. Los médicos identifican síntomas característicos como fiebre alta, dolor muscular intenso, tos seca y fatiga, que permiten diferenciar la influenza de un resfriado común.
Sin embargo, la forma más certera de confirmarlo es a través de pruebas diagnósticas como el PCR, que detecta el material genético del virus y diferencia entre los subtipos A y B. “Contamos con herramientas diagnósticas avanzadas que permiten un tratamiento más oportuno y efectivo”, señala el epidemiólogo de UDP.
En los últimos años, el comportamiento del virus ha cambiado debido a su diversidad genética y la globalización, lo que ha aumentado la posibilidad de mutaciones y variaciones en su circulación. El Instituto de Salud Pública (ISP) mantiene una vigilancia epidemiológica constante para identificar las cepas predominantes y prevenir brotes graves.
“Chile tiene un control epidemiológico riguroso y monitorea continuamente los virus que circulan a nivel nacional e internacional”, destaca Flórez. La clave para minimizar riesgos está en mantener esta vigilancia activa durante todo el año y reforzar la vacunación en los grupos de mayor riesgo.
¿Qué vacuna debemos colocarnos?
Ante el riesgo de un invierno severo, el Ministerio de Salud adelantó la campaña de vacunación contra la influenza para lograr una alta cobertura y proteger a la población. “Mientras antes se aplique la vacuna, más protegida estará la población”, señala el Dr. Kalergis. La inmunización es clave para prevenir infecciones graves y reducir la presión sobre el sistema de salud.
Los grupos de riesgo que deben vacunarse incluyen:
- Personal de salud y trabajadores con contacto directo con pacientes.
- Personas de 60 años o más.
- Pacientes crónicos entre 11 y 59 años con enfermedades como diabetes, hipertensión y obesidad.
- Mujeres embarazadas en cualquier etapa de gestación.
- Lactantes y escolares desde los 6 meses hasta 5° básico.
- Trabajadores de la educación y cuidadores de adultos mayores.
Además de la vacuna contra la influenza, se recomienda la administración simultánea de la vacuna contra el Covid-19, ya que ambas pueden aplicarse juntas sin afectar su efectividad. “La co-administración de estas vacunas tiene buenos resultados y permite ganar tiempo para generar inmunidad protectora”, explica Kalergis. La inmunización contra el virus sincicial en infantes también es fundamental para evitar complicaciones.
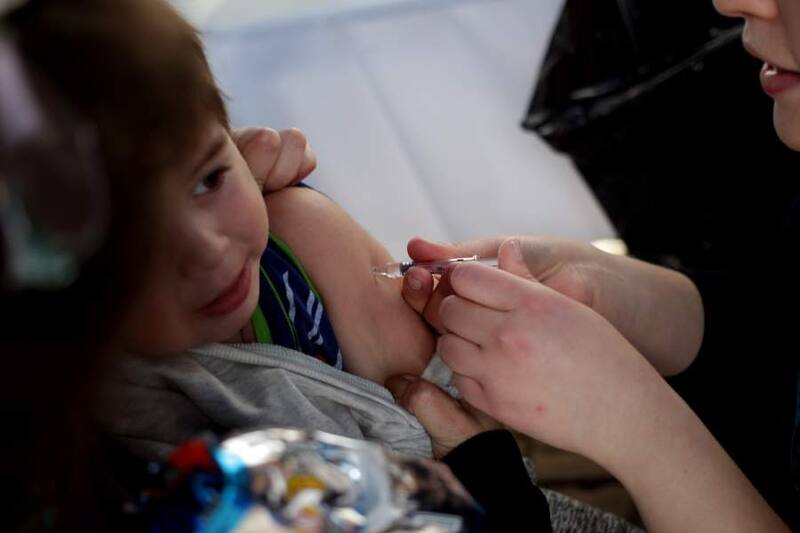
La campaña de vacunación está disponible en consultorios, hospitales y centros de vacunación en todo el país, y se recomienda vacunarse lo antes posible para asegurar la inmunidad antes del peak invernal.
¿Es suficiente la vacuna para protegernos?
Si bien la vacunación es la principal herramienta de prevención, no es la única medida necesaria para evitar la propagación de los virus respiratorios. “Es fundamental complementar la inmunización con hábitos de higiene y autocuidado”, señala el Dr. Alexis Kalergis.
Acciones como el uso de mascarillas en lugares cerrados, el lavado frecuente de manos y la ventilación de espacios pueden reducir significativamente el riesgo de contagio.
Las poblaciones más vulnerables, como niños menores de 5 años, embarazadas, adultos mayores y personas con enfermedades crónicas, requieren cuidados adicionales. Para estos grupos, es fundamental vacunarse anualmente y asegurarse de que su entorno más cercano también esté inmunizado. “Evitar el contacto con personas enfermas y utilizar mascarillas en espacios cerrados son medidas clave para protegerse”, enfatiza Kalergis.
Recomendaciones clave para prevenir contagios:
- Vacunarse a tiempo contra la influenza y otros virus respiratorios.
- Lavarse las manos con frecuencia o utilizar alcohol gel.
- Usar mascarilla en lugares cerrados o con alta concentración de personas.
- Ventilar los espacios para reducir la carga viral en ambientes cerrados.
- Evitar el contacto cercano con personas enfermas, especialmente en grupos de riesgo.
- Consultar al médico a tiempo ante síntomas graves o persistentes.
“La pandemia nos dejó lecciones importantes en prevención, y es clave mantenerlas para reducir el impacto de los virus respiratorios”, concluye Flórez. La combinación de vacunación y medidas preventivas sigue siendo la mejor estrategia para enfrentar el invierno con mayor protección.
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
1.
2.
3.
4.
5.
6.





















