Este es el riesgo de infectarte por tocar una superficie contaminada; estos son los síntomas más comunes de Ómicron 2 y esta es la probabilidad de morir si estás vacunado: tres cosas que aprendimos del coronavirus esta semana

Médicos y estudios ponderan el riesgo sanitario de contagiarse por tocar una superficie y la irrupción de una nueva subvariante ya tiene algunos síntomas distintivos.
1. Este es el riesgo de infectarte por tocar una superficie contaminada
La pandemia del Covid-19 fue declarada por la Organización Mundial de la Salud (OMS) como una emergencia de preocupación internacional el 30 de enero de 2020. Desde entonces, dos años después ya existen millones de contagios alrededor del mundo.
A pesar de esto, algunos países están dejando de lado varías medidas sanitarias. Unos eliminándolas por completo, mientras que otros dan libertades con ciertas limitaciones.
Al inicio de la pandemia, una de las practicas más comunes adoptadas para prevenir los contagios, además del uso de mascarillas y el lavado de manos, era la desinfección de las superficies, debido a la viabilidad del virus en estos medios. Sin embargo, las personas han olvidado lentamente esta medida.
Actualmente, se comprobó que el riesgo de infección por fómites –cualquier objeto inanimado que puede ser contaminado por un virus y transportarlo– es bajo y que la mayor probabilidad de contagio es a través de la exposición de gotitas respiratorias que portan el virus, según los Centros para el Control y Prevención de Enfermedades de EE.UU. (CDC, su sigla en inglés).

Entonces, ¿cuántas son las posibilidades de infectarme con Sars- CoV-2 por tocar una superficie contaminada? De acuerdo a los CDC, esta probabilidad se reduce a 1 en 10.000, es decir, un 0,01%.
El infectólogo y académico de la Universidad de Santiago, Ignacio Silva afirma que al inicio de la pandemia se tomó la desinfección como una medida de precaución, pero que “hasta la fecha se ha visto que esta vía de contagio es muy poco efectiva”. Además, la campaña de higiene, como el lavado de manos y el uso de alcohol gel, “también ha disminuido enormemente esta probabilidad”.
Efecto de las mucinas en la infectividad
Una reciente investigación destacó el rol de las mucosas para frenar el contagio del virus por contacto con superficies contaminadas.
El estudio utilizó saliva de vaca –que es similar a la saliva humana– y otro tipo de virus, el coronavirus humano OC43, el cual tendría una estructura similar al Covid-19, según los investigadores. El OC43 puede infectar tanto personas como a bovinos, en la población humana es considerado endémico y causa infecciones leves del tracto respiratorio, aunque también puede llegar a dar complicaciones graves.
Para generar los fómites, el virus fue diluido y administrado a medios completos o soluciones suplementadas con mucinas –una de las principales proteínas salivales y parte de la barrera mucosa– en concentraciones que representaran su presencia natural en la saliva y mucosa: entre 0,1% y 5%.
Aplicaron estas muestras en variadas superficies y esperaron distintos lapsus de tiempo hasta que estas gotas creadas se evaporaran. Luego se sometieron a cultivos celulares para ver si el virus infectaba las muestras y esperaron cinco días.
¿El resultado? El virus tenía casi un 96% de menos de probabilidades de infectar a un individuo por contacto directo de fómites, con una mucina concentrada en 2,5%. En una concentración de 5% las posibilidades se redujeron aún más, presentando un 99,9%. Mientras que las muestras sin mucina permanecieron altamente infecciosas.
De este modo, se encontró que las mucinas bovinas podrían inhibir la infección de células vivas, además de tener un rol importante y complejo en la defensa de los huéspedes.
El infectólogo Ignacio Silva relaciona a la mucosa –de la boca, los ojos o la nariz– como una puerta de entrada del virus en caso de que alguien con SARS-CoV-2 expela estas partículas virales.
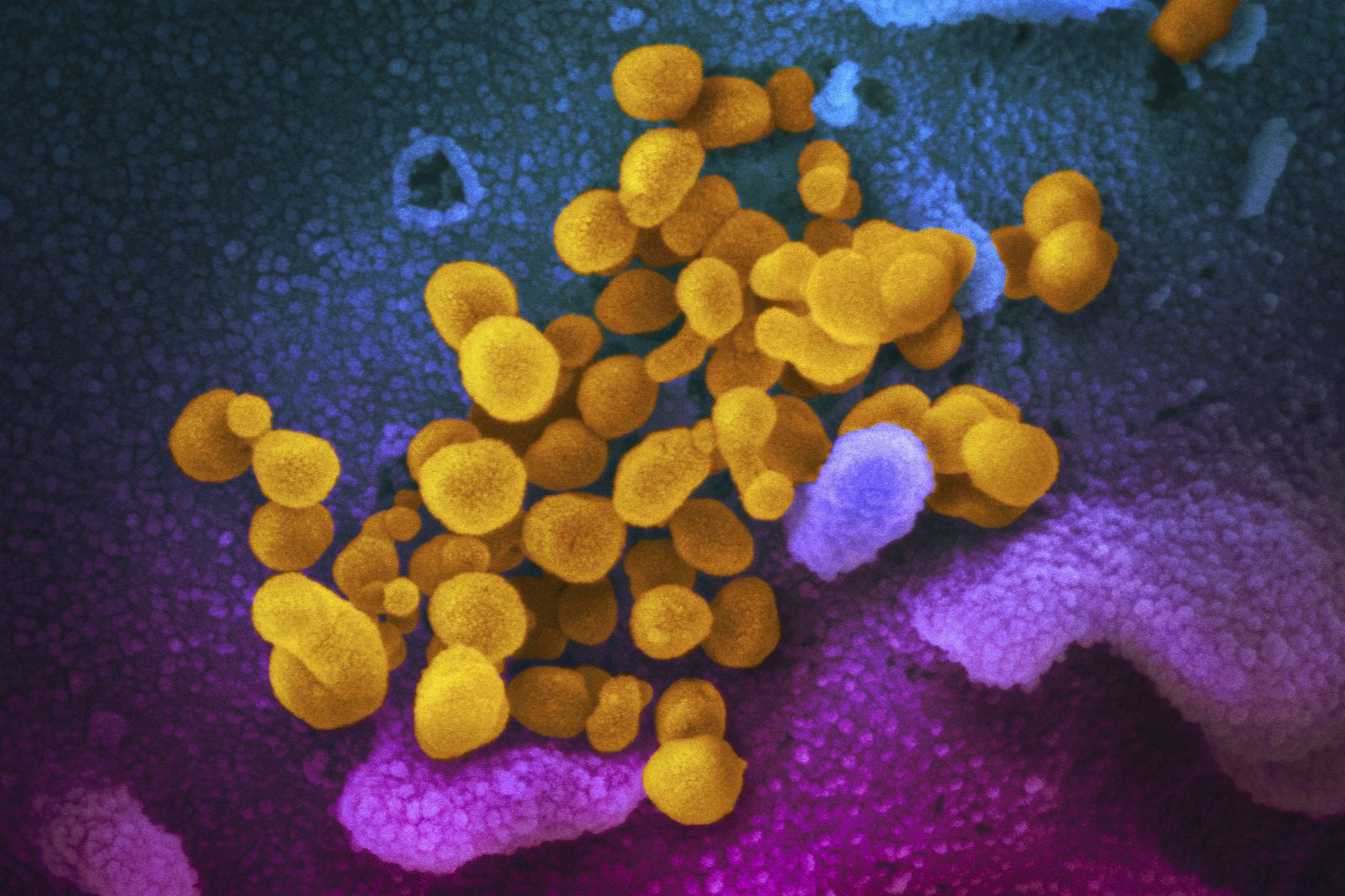
Otros estudios han demostrado que el virus puede quedarse mucho tiempo en mesas, vidrios, metales o plásticos. Sin embargo, los investigadores señalan que “el papel de las mucinas y su estructura molecular no se han caracterizado bien en los estudios de transmisión de coronavirus. Los estudios de laboratorio que predicen altas tasas de transmisión por fómites no se han traducido en infecciones del mundo real, y las mucinas pueden ser una de las culpables”.
Eso se debe a a que el coronavirus tiene unas proteínas, llamadas Spike, que son las que les permiten adherirse a las células del huésped. Las mutaciones en estas proteínas son las causantes de que variantes como Ómicron sean más transmisibles.
En el estudio que involucró a OC43, el coronavirus bovino, se demostró que estas proteínas se “llenaban” después de unos minutos por la presencia de estas otras proteínas presentes en la mucosa. Esta unión se vería estimulada mientras se pierde el liquido circundante y se empiezan a secar las gotas.
Mientras que, cuando el virus está por vía aérea, sigue húmedo y aún tiene proteínas libres que se pueden unir a las células sanas.
Según estos resultados, desinfectar las superficies no sería una gran necesidad.

Por ello, la infectóloga de la Clínica Santa María, Claudia Cortés, afirma que “las medidas de prevención del coronavirus pandémico, que es lo importante y que es lo que hay que recalcar, es el uso de mascarilla y la ventilación de los espacios. Este es un virus que se transmite mayoritariamente por vía aérea y no por contacto”, por lo tanto no tiene ningún sentido desinfectar, por ejemplo, las suelas de los zapatos.
Sin embargo, Cortés advierte que es difícil extrapolar este estudio a seres humanos o a otros coronavirus como es el Sars-CoV-2 y Silva dice que pese al nivel de riesgo, “la desinfección de superficies debería ser habitual, no solo por el Covid, por distintas infecciones respiratorias y gastrointestinales que se pueden contagiar a través de superficies contaminadas. Así que es una buena práctica para mantener (…), pero no tiene un gran impacto en la transmisión del Covid”.
2. Estos son los síntomas más comunes de “Ómicron 2″
India advirtió hace algunos días, por medio de un informe del Consorcio de Secuenciación del genoma del SARS-CoV-2 de ese país (INSACOG), que depende del Ministerio de Ciencia y Tecnología indio, que Ómicron ya estaba “en transmisión comunitaria y se había vuelto dominante en múltiples áreas metropolitanas, donde los nuevos casos habían ido aumentando exponencialmente”.
Sin embargo, lo más precoupante del documneto, es el reconocimiento de que el sublinaje de Ómicron conocido como BA.2, bautizada como Ómicron silenciosa o sigilosa, o también llamada Ómicron 2 se había detectado en una “fracción sustancial” de la India durante el mismo periodo.
Según Euronews, la subvariante no tiene la mutación característica en el gen S que permite que la variante original de Ómicron sea detectada en un test PCR, por lo que podría ser más difícil de distinguir de otras variantes en pruebas rutinarias y más transmisible, pero todavía no hay suficientes estudios que lo certifiquen.
Pese a ello, la mayoría de los casos por Ómicron en India han sido hasta el momento “asintomáticos o leves”, INSACOG remarcó que “las hospitalizaciones y los casos de UCI han aumentado en la ola actual” en el país asiático, entre los cuales podrían haber casos de Ómicron 2.
Pese a ello, los primeros estudios realizados en Dinamarca, uno de los primeros países donde esta nueva subvariante fue detectada (país en el que además ya es la variante dominante), han determinado que no hay diferencias sustanciales respecto a la BA.1 y que las vacunas que actualmente se están dispensando son igualmente efectivas.
Por lo mismo, los síntomas de la Ómicron sigilosa son, por lo registrado hasta el momento, bastante similares a los de la Ómicron “materna”: tos, fatiga, congestión nasal, dolor de garganta y cefalea. Algunos de los síntomas más habituales en otras variantes, como la falta de gusto y olfato, aparecen con menos frecuencia en pacientes afectados por este linaje del coronavirus.
Pero hay dos síntomas, que según algunos reportes, podrían ser más distintivos en el caso de Ómicron 2:
- Mareo.
- Fatiga.
Así lo sostuvo el oficial de Salud del Distrito Regional de Salud de Spokane, en EE.UU., Francisco Velázquez, quien citado por el sitio KREM 2 News, dijo que la variante BA.2 se propaga más fácilmente que el Ómicron original e incluye más síntomas, como el mareo y la fatiga.
Una gran diferencia de Ómicron sigilosa respecto a su antecesora es que le faltan mutaciones clave en su proteína spike, que son necesarias para que las pruebas rápidas de PCR la distingan, es decir, que resulta indetectable en los test de detección.
Eso no la hace menos contagiosa, pero sí más difícil de detecar por los test habituales, lo que le da su nombre.
3. Estas son las probabilidades de morir si estoy vacunado
Afortunadamente, la mayoría de las personas que contraen Covid-19 no se enferman gravemente, especialmente aquellas que están vacunadas. Pero una pequeña fracción es hospitalizada y una fracción más pequeña muere. Si está vacunado y contrae el coronavirus, ¿cuáles son sus posibilidades de ser hospitalizado o morir?
Como epidemiólogo , se me ha pedido que responda a esta pregunta de una forma u otra a lo largo de la pandemia. Esta es una pregunta muy razonable para hacer, pero difícil de responder.
Para calcular el riesgo de hospitalización o muerte después de infectarse con Sars-CoV-2, necesita saber el número total de infecciones. El problema es que nadie sabe exactamente cuántas personas han sido contagiadas por el coronavirus. Entonces, si bien es muy difícil estimar el verdadero riesgo de morir si está vacunado y contrae Covid-19, hay algunas formas de comprender mejor los riesgos.
Contando infecciones
Lo primero que se debe tener en cuenta al pensar en el riesgo es que los datos deben estar actualizados. Cada nueva variante tiene sus propias características que cambian el riesgo que representa para aquellos a quienes infecta. Ómicron apareció rápidamente y parece que se está yendo rápidamente, por lo que ha habido poco tiempo para que los investigadores o los funcionarios de salud recopilen y publiquen datos que puedan usarse para estimar el riesgo de hospitalización o muerte.
Si tiene suficientes datos buenos, sería posible calcular el riesgo de hospitalización o muerte. Debería contar la cantidad de personas que fueron hospitalizadas o fallecieron y dividir esa cantidad por la cantidad total de infecciones. También es importante tener en cuenta los retrasos de tiempo entre la infección, la hospitalización y la muerte. Hacer este cálculo le daría la verdadera tasa de hospitalización o mortalidad por infección. El problema es que los funcionarios de salud no saben con certeza cuántas personas se han infectado .
La variante Ómicron es increíblemente infecciosa, pero el riesgo de que cause una enfermedad significativa es mucho menor en comparación con las cepas anteriores. Es bueno que Ómicron sea menos grave, pero eso puede llevar a que menos personas busquen pruebas si están infectadas.
Para complicar aún más las cosas, está la disponibilidad generalizada de kits de prueba en el hogar. Datos recientes de la ciudad de Nueva York sugieren que el 55% de la población los había pedido y que aproximadamente una cuarta parte de las personas que dieron positivo durante el aumento de Ómicron usaron una prueba casera. Muchas personas que usan pruebas caseras informan sus resultados, pero muchas no lo hacen.
Finalmente, es posible que algunas personas que sí presentan síntomas simplemente no se hagan la prueba porque no pueden acceder fácilmente a los recursos de prueba o no ven ningún beneficio en hacerlo.
Cuando combina todos estos factores, el resultado es que el recuento oficial informado de casos de coronavirus en EE.UU. es mucho más bajo que el número real.
Estimación de casos
Desde el comienzo de la pandemia, los epidemiólogos han estado trabajando en formas de estimar el número real de infecciones. Hay algunas maneras de hacer esto.
Los investigadores han utilizado previamente los resultados de las pruebas de anticuerpos de grandes poblaciones para estimar la prevalencia del virus. Lleva tiempo organizar este tipo de pruebas y, a fines de febrero de 2022, no parece que nadie haya hecho esto para Ómicron.
Otra forma de estimar los casos es basarse en modelos matemáticos. Los investigadores han utilizado estos modelos para hacer estimaciones del número total de casos y también de las tasas de mortalidad por infección. Pero los modelos no distinguen entre infecciones estimadas de individuos vacunados y no vacunados.
La investigación ha demostrado una y otra vez que la vacunación reduce en gran medida el riesgo de enfermedad grave o muerte . Esto significa que calcular el riesgo de muerte solo es realmente útil si se puede distinguir por el estado de vacunación, y los modelos existentes no lo permiten.
¿Qué se sabe y qué hacer?
Sin una buena estimación del total de casos por estado de vacunación, los mejores datos disponibles son los casos conocidos, las hospitalizaciones y las muertes. Si bien esta información limitada no permite a los investigadores calcular el riesgo absoluto que enfrenta un individuo, es posible comparar el riesgo entre personas vacunadas y no vacunadas.
Los datos más recientes de los Centros para el Control y la Prevención de Enfermedades muestran que las tasas de hospitalización son 16 veces más altas en adultos no vacunados en comparación con los que están completamente vacunados, y las tasas de muerte son 14 veces más altas .
¿Qué hay que sacar de todo esto? Lo que es más importante, la vacunación reduce en gran medida el riesgo de hospitalización y muerte muchas veces.
Pero quizás una segunda lección es que los riesgos de hospitalización o muerte son mucho más complicados de comprender y estudiar de lo que podría haber pensado, y lo mismo se aplica a la hora de decidir cómo reaccionar ante esos riesgos.
Miro los números y confío en la capacidad de mi vacuna y refuerzo contra el Covid-19 para protegerme de una enfermedad grave. También elijo usar una máscara de alta calidad cuando estoy adentro con muchas personas para disminuir aún más mi propio riesgo y proteger a aquellos que no puedan vacunarse.
Se han aprendido muchas lecciones de esta pandemia, y hay muchas cosas que los investigadores y el público aún deben mejorar. Resulta que estudiar y hablar de riesgo es uno de ellos.
*Lisa Molinero, profesora de Epidemiología, Campus Médico Anschutz de la Universidad de Colorado










Comenta
Por favor, inicia sesión en La Tercera para acceder a los comentarios.